Endométriose ou congestion pelvienne ?
Les symptômes de l’endométriose et ceux de la congestion pelvienne se ressemblent sur un certain nombre de points, et notamment les douleurs pelviennes et les douleurs dans les jambes. Certaines femmes n’ont que de l’endométriose, d’autres non que le syndrome de congestion pelvienne et d’autres encore cumulent les deux – souvent sans le savoir. Un syndrome de congestion pelvienne non connu peut expliquer des douleurs pelviennes qui ne passent pas malgré les différentes actions engagées pour soulager l’endométriose. Il est donc important d’arriver à les différencier pour agir de manière ajustée.
Sommaire
ToggleRappel sur l’endométriose
Une maladie encore mal connue
L’endométriose est une maladie « gynécologique » fréquente, retrouvée chez 10 % à 15 % des femmes en âge de procréer. L’endométriose est diagnostiquée chez près de 40 % parmi les femmes qui souffrent de douleurs pelviennes chroniques, en particulier au moment des règles. Cette maladie a également été constatée chez des hommes ou des petites filles non menstruées.
L’endométriose est une maladie caractérisée par la présence anormale de cellules ressemblant aux cellules de l’endomètre (la muqueuse qui tapissent l’intérieur de l’utérus) en dehors de la cavité utérine. Ces cellules, qui ont une composition similaire mais non identique, se fixent sur différents organes du corps humain.
Les organes les plus souvent touchés sont :
- les ovaires,
- ligaments utérosacrés,
- le rectum,
- la vessie,
- le vagin.
Les lésions peuvent également toucher :
- les trompes,
- l’appendice,
- le péritoine (membrane qui tapisse la cavité abdomino-pelvienne et tous les viscères qu’elle contient),
- l’uretère (les conduits qui transportent l’urine des reins à la vessie),
- les cicatrices (endometriose pariétale) notamment les cicatrices de césarienne, d’épisiotomie, d’hystérectomie,
- le nombril,
- le diaphragme.
Ces lésions se comportent comme les cellules de l’endomètre et réagissent donc aux variations hormonales féminines, et particulièrement aux variations des œstrogènes.
Elles provoquent différents symptômes pouvant être très handicapants pour la femme atteinte de la maladie, parmi lesquels des douleurs pelviennes, des douleurs neuropathiques, des problèmes digestifs, une infertilité, des troubles urinaires, de la fatigue chronique, des douleurs à l’épaule. Les symptômes ne se limitent donc pas uniquement à l’appareil gynécologique.
Une maladie systémique (et non gynécologique)
L’endométriose est régulièrement présentée comme une maladie gynécologique hormonale. Cette définition est à mon sens trop restrictive pour différentes raisons.
D’abord, l’endométriose ne touche pas que l’appareil gynécologique que ce soit en termes de lésion ou en termes de symptômes.
Par ailleurs, l’origine de l’endométriose n’est aujourd’hui pas clairement identifiée même si les lésions ont une composition semblable à l’endomètre issu de l’utérus. Plusieurs hypothèses mêlant la piste immunitaire, la piste embryologique, la piste lymphatique sont aujourd’hui explorées.
Cette origine encore inconnue remet également en cause la composante uniquement hormonale de l’endométriose. Les lésions réagissent en effet aux hormones féminines (progestérone et œstrogènes) de la même manière que l’endomètre. Cependant, de nombreux autres mécanismes influenceraient l’émergence et le développement de cette maladie (et notamment état du microbiote et système digestif, système nerveux, système immunitaire et inflammation).
La revue The Lancet[1] parle ainsi de « maladie systémique » et propose de revoir complètement l’approche médicale actuellement adoptée (un traitement hormonal pour soulager les douleurs et essayer de stopper le développement de la maladie) : « l’endométriose affecte le métabolisme du foie et du tissu adipeux, entraîne une inflammation systémique et modifie l’expression des gènes dans le cerveau, ce qui provoque une sensibilisation à la douleur et des troubles de l’humeur. L’effet complet de la maladie n’est pas pleinement reconnu et va bien au-delà du bassin. La reconnaissance de l’étendue de la maladie facilitera le diagnostic clinique et permettra un traitement plus complet que celui actuellement disponible. Les progestatifs et les contraceptifs oraux à faible dose sont inefficaces chez un tiers des femmes symptomatiques dans le monde, probablement en raison de la résistance à la progestérone. »
Qu’est-ce que le syndrome de congestion pelvienne ?
Alors que l’endométriose touche concerne une femme sur deux qui a des douleurs pendant les règles, le syndrome de congestion pelvienne peut toucher jusqu’à 30 % de femmes souffrant de douleurs pelviennes pourraient être touchées par un syndrome de congestion pelvienne (SCP)[i]. Il faut savoir que certaines femmes cumulent endométriose et syndrome de congestion pelvienne et qu’il est dans ce cas difficile de savoir par quoi sont causées les douleurs et donc de les soulager.
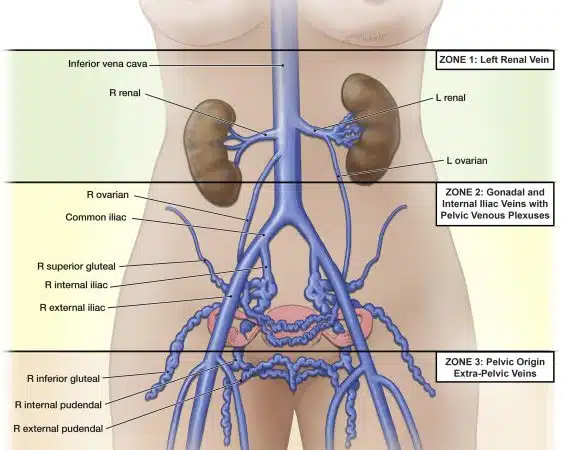
Le syndrome de congestion pelvienne correspond à une accumulation de sang dans les veines de la partie basse de l’abdomen ou pelvis – la plupart du temps celles de l’utérus et des ovaires. En effet, ces veines se sont élargies (dilatées) et deviennent tortueuses. Ces varices peuvent générer des douleurs et différents autres symptômes ou non. De ce fait, on ne parle de syndrome de congestion pelvienne que lorsque les varices pelviennes causent des symptômes.
Il s’agit d’une douleur chronique qui peut faire penser à l’endométriose. En effet, les varices génèrent une congestion dans le bassin, congestion qui ressemble à celle de l’endométriose ! Et d’ailleurs comme dans l’endométriose, les œstrogènes peuvent être la cause.
Plusieurs signes peuvent faire penser à l’endométriose :
- la douleur sourde, aiguë ou lancinante,
- le fait que la douleur augmente aussi pendant ou après un rapport sexuel,
- l’existence possible de douleurs au niveau des lombaires,
- l’existence de douleurs des jambes (neuropathie),
- l’existence de saignements vaginaux anormaux,
- la fatigue,
- un gonflement du ventre.
Mais, à la différence de l’endométriose, la douleur s’aggrave en fin de journée (après plusieurs heures debout ou assise) et diminue en position couchée.
Comment se soigne le syndrome de congestion pelvienne en médecine conventionnelle ?
La médecine allopathique propose deux possibilités pour soulager le syndrome de congestion pelvienne :
- généralement, un traitement médicamenteux : soit un progestatif qui est souvent proposé alors que son efficacité à long terme n’est pas démontrée scientifiquement soit des anti-inflammatoires non stéroïdiens soit les deux.
- si nécessaire, il est aussi possible d’avoir recours à l’embolisation, qui est un traitement endovasculaire mini-invasif, qui consiste à boucher les veines qui ne sont pas fonctionnelles et à traiter le reflux sanguin responsable des douleurs.
Comment faire la différence entre endométriose et syndrome de congestion pelvienne ?
Pour différencier endométriose et syndrome de congestion pelvienne et déterminer l’origine des douleurs, il faut avoir recours à des examens médicaux. L’interrogatoire permet souvent d’orienter le diagnostic.
L’imagerie permet ensuite de le valider : l’échographie pelvienne et l’IRM pelvienne permettent de différencier les deux.
Ces examens permettent le plus souvent de confirmer ou informer l’endométriose. Cependant, il arrive que des lésions ne se voient pas à l’IRM mais que les douleurs (et les autres symptômes soient effectivement bien présents) et que seule une coelioscopie diagnostique permette de vérifier. Malheureusement ce n’est pas un examen de première intention car il est trop invasif.
Pour la congestion pelvienne, les examens de référence sont l’IRM, l’échographie pelvienne mais surtout écho-doppler abdominal et des membres inférieurs ensuite pour confirmer ou non le diagnostic. L’écho-doppler associe l’échographie, qui permet de visualiser les vaisseaux, à une fonction doppler, qui permet d’observer les conditions d’écoulement du sang dans ces vaisseaux. C’est cet examen qui permettra de savoir si les varices refluent ou non.
Grâce à l’imagerie, un radiologue bien formé sera capable de voir les varices et/ou les lésions d’endométriose.
Pour aller plus loin sur le syndrome de congestion pelvienne, je vous invite à consulter l’article de Claire Onillon, qui est elle-même atteinte d’endométriose et de congestion pelvienne et qui a écrit un ebook de référence sur le sujet. Cet ebook vous permettra d’en savoir plus sur ce syndrome, sa prise en charge, les facteurs de risque (endométriose, adhérences, grossesses, ovaires polykystiques, fibromes…) et de découvrir des outils pour soulager les symptômes en complément de la prise en charge médicale et d’une embolisation passée ou à venir.
[1] TAYLOR Hugh S, KOTLYAR Alexander M, FLORES Valerie A, Endometriosis is a chronic systemic disease: clinical challenges and novel innovations The Lancet, Volume 397, ISSUE 10276, P839-852, February 27, 2021, DOI:https://doi.org/10.1016/S0140-6736(21)00389-5